Há pessoas que adiam consultas durante anos não por falta de cuidado, mas por antecipação. Só de pensar no som, no cheiro, na sensação de perder controlo, o corpo entra em alerta. E quando o corpo entra em alerta, a cabeça faz o resto: inventa desculpas “práticas” para justificar uma decisão emocional. O problema é que a ansiedade dentária não costuma ficar no plano mental. Traduz-se em dor adiada, tratamentos mais longos, mais complexos e, muitas vezes, numa relação difícil com a própria saúde. A sedação consciente pode ser uma ferramenta clínica útil neste contexto, mas não é uma solução universal nem um atalho para “não sentir nada”. Faz sentido quando existe uma razão clara, quando há benefício real em conforto e cooperação, e quando a decisão é tomada com critério e expectativas realistas.
A primeira pergunta não é “tenho medo?”, é “o medo está a limitar tratamento?”
Sentir nervos antes do dentista é comum. O que muda o jogo é quando esse nervosismo interfere com a vida clínica. Há sinais muito típicos: cancelamentos repetidos à última hora, dificuldade em entrar no consultório, tremores, sudorese, náuseas, sensação de falta de ar, ou um bloqueio que impede a pessoa de abrir a boca o suficiente para o tratamento ser feito com segurança. Noutros casos, a ansiedade não é explosiva, é silenciosa. A pessoa aparece, mas vive a consulta inteira em tensão, com dor muscular depois, e sai a pensar “nunca mais”.
A sedação consciente faz sentido quando a ansiedade impede o tratamento, quando há tratamentos longos que exigem estabilidade e conforto, quando existe reflexo de vómito muito marcado, ou quando já houve experiências negativas que condicionam a cooperação. O objetivo não é “apagar” a pessoa. É permitir que o tratamento aconteça com menos stress fisiológico, com mais previsibilidade e com menor desgaste emocional.
O que a sedação consciente muda e o que se mantém
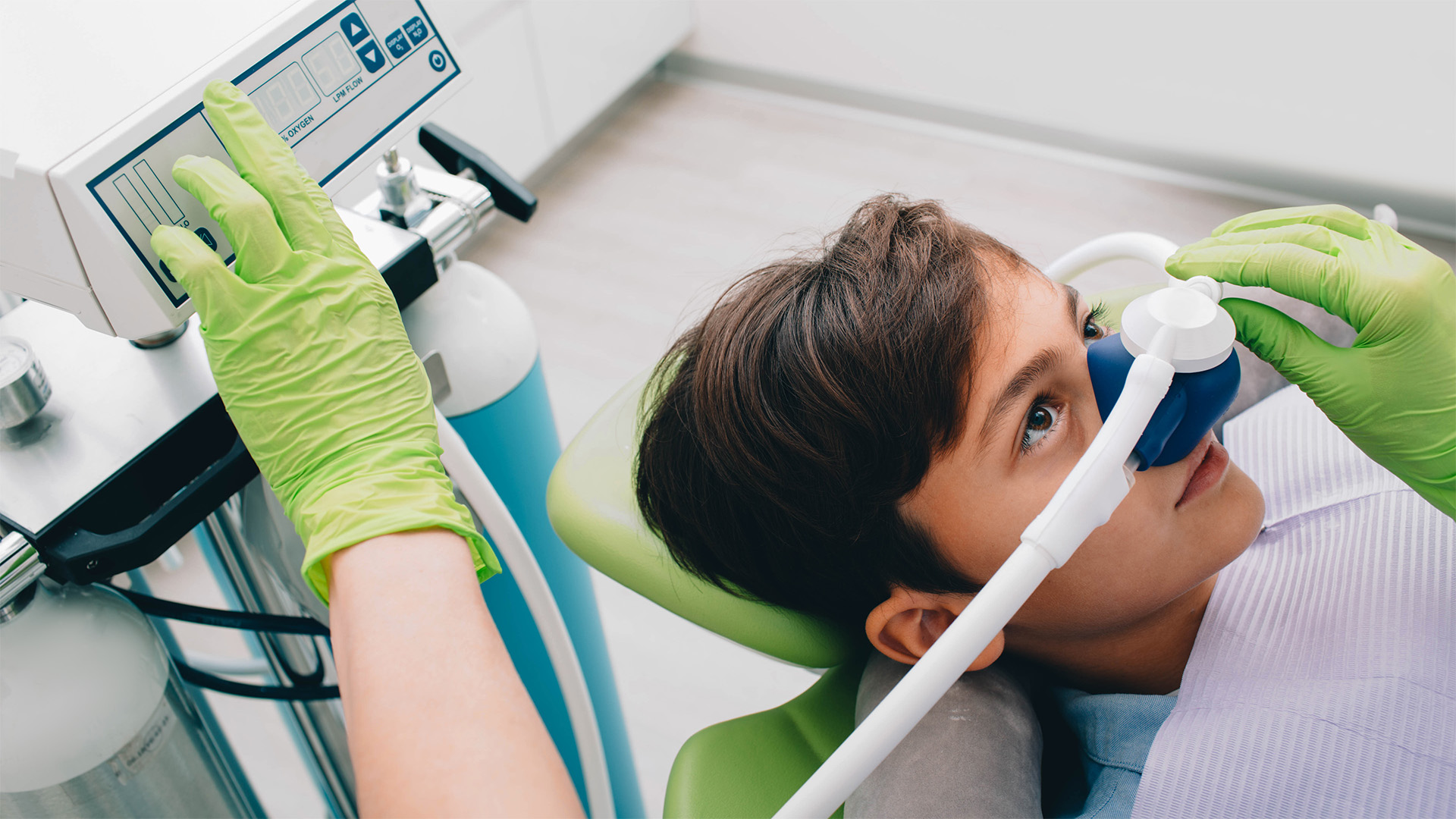
Sedação consciente é um estado de relaxamento controlado em que a pessoa se mantém responsiva e capaz de colaborar, mas com ansiedade reduzida e perceção de desconforto mais baixa. Em termos práticos, muda três coisas importantes: o corpo deixa de estar em modo de ameaça, a cooperação tende a ser mais fácil e o tempo de cadeira é vivido com menos tensão.
O que se mantém é igualmente importante. Não é anestesia geral. Não é “dormir profundamente” nem perder totalmente a consciência. Também não substitui anestesia local quando é necessária, porque o objetivo não é deixar de sentir toda e qualquer sensação. É reduzir medo, antecipação e reatividade, para que o procedimento decorra com calma. Quem entra com a expectativa de “não me lembro de nada e não sinto nada” costuma sair desiludido. Quem entra com a expectativa certa, menos medo, mais controlo, mais conforto, tende a sentir benefício real.
Quem beneficia mais e quem pode precisar de outra abordagem
A sedação consciente tende a beneficiar mais quatro perfis. Pessoas com ansiedade dentária moderada a alta que já evitam cuidados. Pessoas com reflexo de vómito muito intenso que impede tratamentos básicos. Pessoas que necessitam de tratamentos mais demorados e que, em tensão, acabam por não tolerar o tempo de cadeira. E pessoas com histórico de experiências traumáticas em contexto dentário, em que o corpo reage antes de existir dor.
Há também situações em que é preferível começar por outras estratégias, ou pelo menos combiná-las. Em ansiedade ligeira, técnicas de comunicação clínica, consultas mais curtas, controlo de ritmo, pausas planeadas e estratégias comportamentais podem ser suficientes. A psicologia é particularmente útil quando a ansiedade é parte de um padrão mais amplo, como ataques de pânico, ansiedade generalizada, trauma ou controlo emocional difícil. Nesses casos, a sedação pode ajudar no imediato, mas trabalhar o padrão de fundo melhora a relação com o tratamento a médio prazo.
Do lado médico, existem situações em que a decisão precisa de avaliação mais cuidadosa, sobretudo em pessoas com certas condições respiratórias, cardiovasculares, uso de sedativos ou consumo de álcool e outras substâncias, gravidez, ou historial de reações adversas. A ideia não é assustar. É tratar a sedação como ato clínico e não como “extra opcional”. Se a triagem for bem feita, a segurança aumenta e as surpresas diminuem.
Como se decide com segurança: triagem, preparação e monitorização
A parte mais subestimada da sedação consciente é o antes. A decisão começa com história clínica, medicação habitual, alergias, experiências anteriores com anestesia e sedação, e uma avaliação do nível de ansiedade e do tipo de procedimento. Uma sedação bem indicada é personalizada. O que é adequado para uma pessoa pode ser excessivo ou insuficiente para outra.
A preparação inclui orientações claras sobre alimentação, medicação habitual e logística do dia, porque muitas vezes não é recomendável conduzir depois e pode ser necessário vir acompanhado. Durante o procedimento, a monitorização é parte do tratamento. Observação clínica contínua, vigilância de oxigenação e avaliação de sinais vitais não são detalhe, são o que transforma “estar relaxado” em “estar relaxado com segurança”. É também por isso que sedação consciente deve ser realizada por profissionais com treino e protocolos adequados, com capacidade de reconhecer precocemente qualquer alteração e atuar de forma apropriada.
Um ponto importante de expectativas realistas é este: sedação não é um interruptor. Existem níveis e respostas individuais. A experiência pode ser muito tranquila e, ainda assim, a pessoa lembrar-se de partes do procedimento. Isso não é falha. É compatível com o próprio conceito de sedação consciente.
O que se sente depois e quais são os sinais que merecem atenção
Depois do procedimento, o mais comum é sentir sonolência leve, alguma lentidão e necessidade de descansar. O regresso ao estado habitual costuma acontecer ao longo de horas, dependendo do método e do perfil individual. A recomendação de evitar decisões importantes, álcool e condução no mesmo dia não é exagero. É segurança básica.
Sinais que justificam contacto clínico imediato são raros, mas devem ser conhecidos: náuseas persistentes, tonturas intensas prolongadas, dificuldade respiratória, sonolência excessiva que não melhora, ou qualquer sintoma que pareça fora do padrão explicado na consulta. Na grande maioria dos casos, a recuperação é tranquila quando existe triagem adequada, indicação correta e monitorização apropriada.
A mensagem principal é que sedação consciente não serve para “fazer tudo de uma vez a qualquer custo”. Serve para tornar o tratamento possível, confortável e previsível, especialmente em pessoas que, sem esta ferramenta, não conseguiriam cuidar da saúde oral com regularidade.
A decisão mais inteligente é a que devolve continuidade
A ansiedade no dentista é mais comum do que parece, mas não deve ser normalizada ao ponto de bloquear cuidados. Quando a pessoa encontra uma forma segura de atravessar a consulta, o efeito vai além do dente tratado. Cria-se continuidade. Diminui-se a probabilidade de urgências. Reduz-se a sensação de perda de controlo. A sedação consciente faz sentido quando é escolhida por critério clínico, com um objetivo claro e com expectativas realistas: menos medo, mais cooperação, mais conforto, mais previsibilidade. E isso, na prática, é o que permite voltar a marcar a consulta seguinte sem entrar em modo de fuga.
Referências
https://www.saad.org.uk/IACSD%202020.pdf
https://www.sdcep.org.uk/media/u23lpy1a/sdcep-conscious-sedation-in-dentistry-surveillance-review-2022.pdf
https://www.dentalcouncil.ie/wp-content/uploads/2023/06/Code-of-Practice-regarding-Sedation-in-Dentistry-May-2023.pdf
https://pubmed.ncbi.nlm.nih.gov/33711405/
https://onlinelibrary.wiley.com/doi/full/10.1111/eos.12032